・睡眠時無呼吸症候群(SAS)とは
- 医学的には、10秒以上の気流停止(気道の空気の流れが止まった状態)を無呼吸とし、無呼吸が一晩(7時間の睡眠中)に30回以上、若しくは1時間あたり5回以上あれば、睡眠時無呼吸と診断をしています。
- この病気が深刻なのは、寝ている間に生じる無呼吸が、起きているときの私たちの活動に様々なリスクを生じさせる可能性があることです。
- 寝ている間の無呼吸になかなか気付くことができませんので、治療には至らない人を含めると日本には300万人以上の睡眠時無呼吸症候群(SAS)の患者がいると推計されています。
- 睡眠時無呼吸症候群(SAS)はとても身近な疾患です。下記では睡眠時無呼吸症候群(SAS)について詳しくご案内いたします。
いびきについて
いびきをかく人は、約7割居ると言われています。健康上、注意をしなければならないいびきは睡眠時無呼吸症候群に伴ういびきです。
覚醒反応(体は眠っていても脳が起きた状態になってしまうこと)の有無によって「単純いびき」と、「睡眠時無呼吸症候群(SAS)に伴ういびき」
に区分されます。
いびきをかく人は、約7割居ると言われています。健康上、注意をしなければならないいびきは睡眠時無呼吸症候群に伴ういびきです。
- 散発性のいびき
- 習慣性のいびき
覚醒反応(体は眠っていても脳が起きた状態になってしまうこと)の有無によって「単純いびき」と、「睡眠時無呼吸症候群(SAS)に伴ういびき」
に区分されます。
なぜ呼吸が止まるのか?
睡眠中に呼吸が止まってしまう原因は大きく分けて2つ「閉塞性睡眠時無呼吸タイプ(OSA)と中枢性睡眠時無呼吸タイプ(CSA)」あります。
この閉塞性睡眠時無呼吸タイプ(OSA)に該当します。
上気道のスペースが狭くなる要因は主に肥満です。肥満で上気道のスペースが圧迫されて狭くなり、呼吸がしづらい状態となっているのです。
具体的には首・喉まわりの脂肪沈着や扁桃肥大のほか、舌根(舌の付け根)沈下、口蓋垂(のどちんこ)、軟口蓋(口腔上壁後方の軟らかい部分)
沈下などによる喉・上気道の狭窄が挙げられます。
また、仰向けに寝るといびきをかくが、横向きに寝るといびきをかかないという方が居られます。これは仰向けで寝た時に気道が狭くなっている証拠
です。睡眠中は筋肉が弛緩します。仰向けに寝る場合は特に舌の付け根(舌根)などが上気道に落ち込みやすくなります。上気道が閉塞してくると狭い
隙間を空気が通ろうとするので、「いびき」が生じやすい状態となり、それが更に進んで完全に塞がれてしまうと空気が通る隙間がなくなり、「無呼吸」
になるのです。横向きや座って寝てもいびきをかくという場合には要注意です。
心臓の機能が低下した方の場合には30-40%の割合で中枢型の無呼吸がみられるとされています。 肺や胸郭、呼吸筋、末梢神経には異常がないのに、
呼吸指令が出ないことにより無呼吸が生じます。OSAと違い、気道には問題がありません。OSAの場合は気道が狭くなって呼吸がしにくくなるため
一生懸命呼吸しようと努力しますが、CSAの場合は呼吸しようという努力事態がみられません。
睡眠中に呼吸が止まってしまう原因は大きく分けて2つ「閉塞性睡眠時無呼吸タイプ(OSA)と中枢性睡眠時無呼吸タイプ(CSA)」あります。
- 閉塞性睡眠時無呼吸タイプ(OSA)
この閉塞性睡眠時無呼吸タイプ(OSA)に該当します。
上気道のスペースが狭くなる要因は主に肥満です。肥満で上気道のスペースが圧迫されて狭くなり、呼吸がしづらい状態となっているのです。
具体的には首・喉まわりの脂肪沈着や扁桃肥大のほか、舌根(舌の付け根)沈下、口蓋垂(のどちんこ)、軟口蓋(口腔上壁後方の軟らかい部分)
沈下などによる喉・上気道の狭窄が挙げられます。
また、仰向けに寝るといびきをかくが、横向きに寝るといびきをかかないという方が居られます。これは仰向けで寝た時に気道が狭くなっている証拠
です。睡眠中は筋肉が弛緩します。仰向けに寝る場合は特に舌の付け根(舌根)などが上気道に落ち込みやすくなります。上気道が閉塞してくると狭い
隙間を空気が通ろうとするので、「いびき」が生じやすい状態となり、それが更に進んで完全に塞がれてしまうと空気が通る隙間がなくなり、「無呼吸」
になるのです。横向きや座って寝てもいびきをかくという場合には要注意です。
- 中枢性睡眠時無呼吸タイプ(CSA)
心臓の機能が低下した方の場合には30-40%の割合で中枢型の無呼吸がみられるとされています。 肺や胸郭、呼吸筋、末梢神経には異常がないのに、
呼吸指令が出ないことにより無呼吸が生じます。OSAと違い、気道には問題がありません。OSAの場合は気道が狭くなって呼吸がしにくくなるため
一生懸命呼吸しようと努力しますが、CSAの場合は呼吸しようという努力事態がみられません。
次のような症状がある方はご相談ください
2項目以上当てはまる方は睡眠時無呼吸症候群(SAS)の可能性があります。
- 「ほとんど毎晩いびきをかく」と家族や周囲の人に言われる
- 「睡眠中に呼吸が止まる」と家族や周囲の人に言われる
- 朝、目を覚ましたときに熟睡感がない
- 日中に眠気が強く、目を覚ましているのがつらいことが多い
- しばしば息苦しさで目覚める(夜間の窒息感やあえぎ呼吸)
- 居眠り運転で事故を起こしたことがある
- 肥満気味だ
- 血圧が高い
- 起床時の頭痛
2項目以上当てはまる方は睡眠時無呼吸症候群(SAS)の可能性があります。
少しでも気になる方は、一度検査を受けることをおすすめいたします。
睡眠時無呼吸症候群(SAS)を放置してしまった場合のリスク
また眠気ばかりか、睡眠時無呼吸症候群(SAS)によって日中に居眠りも増加します。「運転中の眠気」の経験割合は、非SAS患者と比較してSAS患者
で4倍(40.9%)、「居眠り運転」ではなんと5倍(28.2%)という調査結果が示されています。 (臨床精神医学1998:27:137-147)
至らない場合でも、後遺症として麻痺や言語障害が生じる病気です。睡眠時無呼吸症候群(SAS)の重症者は脳卒中の発症リスク(健常者の3.3倍)
が高いことが報告されています。 (New England Journal of medicine 2005)
無呼吸状態から呼吸が再開するとき、身体は寝ている状態でも脳は起きた状態になります(覚醒反応)。同時に、睡眠が一時中断状態になり、交感神経
が亢進することで血圧が上昇します。本来、寝ている間は副交感神経が優位ですが、閉塞性睡眠時無呼吸タイプ(OSAS)はこうした無呼吸・呼吸再開
のパターンを繰り返すために交感神経が活性化され、血圧変動が持続してしまうのです。
睡眠時無呼吸症候群(SAS)によって生じている高血圧の場合、適切にSASを治療すれば高血圧の改善も望めます。また、二次性高血圧でない通常の
高血圧も睡眠時無呼吸症候群(SAS)により発症リスクが上昇するという報告があります。(New England Journal of medicine 2000)
糖尿病を合併する割合が上昇していくとされています。(Am J Respir Crit Catr Med 2005)
原因は、「間欠的低酸素血症(低酸素状態と正常な酸素状態が交互に繰り返される現象)」と、無呼吸状態から呼吸が再開するときの「覚醒反応
(脳が覚醒した状態)」が糖代謝の異常と関連すると推測されています。
夜間の心房細動の発症リスクについて、重症の睡眠時無呼吸症候群(SAS)は、SASでない場合に比べて4倍以上であったという報告があります。
(Am J Respir Crit Care Med 2006)
( ※不整脈とは、脈が不規則になったり、異常に速くなったり(頻脈)、遅くなったり(徐脈)することを指します。心臓は電気刺激によって全身に血液を送り出す
ポンプの役目を果たしていますが、刺激伝達経路が何かに障害されて電気刺激が心臓全体に伝わらない、または電気刺激そのものが発生しないと、ポンプとして正常に
機能しなくなり不整脈を起こします。)
- 居眠り運転が5倍に
また眠気ばかりか、睡眠時無呼吸症候群(SAS)によって日中に居眠りも増加します。「運転中の眠気」の経験割合は、非SAS患者と比較してSAS患者
で4倍(40.9%)、「居眠り運転」ではなんと5倍(28.2%)という調査結果が示されています。 (臨床精神医学1998:27:137-147)
- 脳卒中の発生リスクが3.3倍
至らない場合でも、後遺症として麻痺や言語障害が生じる病気です。睡眠時無呼吸症候群(SAS)の重症者は脳卒中の発症リスク(健常者の3.3倍)
が高いことが報告されています。 (New England Journal of medicine 2005)
- 高血圧の発生リスク
無呼吸状態から呼吸が再開するとき、身体は寝ている状態でも脳は起きた状態になります(覚醒反応)。同時に、睡眠が一時中断状態になり、交感神経
が亢進することで血圧が上昇します。本来、寝ている間は副交感神経が優位ですが、閉塞性睡眠時無呼吸タイプ(OSAS)はこうした無呼吸・呼吸再開
のパターンを繰り返すために交感神経が活性化され、血圧変動が持続してしまうのです。
睡眠時無呼吸症候群(SAS)によって生じている高血圧の場合、適切にSASを治療すれば高血圧の改善も望めます。また、二次性高血圧でない通常の
高血圧も睡眠時無呼吸症候群(SAS)により発症リスクが上昇するという報告があります。(New England Journal of medicine 2000)
- 糖尿病の発生リスク
糖尿病を合併する割合が上昇していくとされています。(Am J Respir Crit Catr Med 2005)
原因は、「間欠的低酸素血症(低酸素状態と正常な酸素状態が交互に繰り返される現象)」と、無呼吸状態から呼吸が再開するときの「覚醒反応
(脳が覚醒した状態)」が糖代謝の異常と関連すると推測されています。
- 心疾患の発生リスク
夜間の心房細動の発症リスクについて、重症の睡眠時無呼吸症候群(SAS)は、SASでない場合に比べて4倍以上であったという報告があります。
(Am J Respir Crit Care Med 2006)
( ※不整脈とは、脈が不規則になったり、異常に速くなったり(頻脈)、遅くなったり(徐脈)することを指します。心臓は電気刺激によって全身に血液を送り出す
ポンプの役目を果たしていますが、刺激伝達経路が何かに障害されて電気刺激が心臓全体に伝わらない、または電気刺激そのものが発生しないと、ポンプとして正常に
機能しなくなり不整脈を起こします。)
睡眠時無呼吸症候群の検査について
携帯型の装置を就寝時に装着し、睡眠中の呼吸状態や心拍数、酸素飽和度(SpO2)などを調べます。呼吸運動や体動、心電図など測定できます。
簡易PSG検査は、自宅で検査ができる点が最大のメリットで、普段の睡眠に近い、リラックスした状態で検査ができます。患者さん自身で検査装置を
装着し、普段通りに就寝することで、睡眠中の呼吸状態などを記録します。1回の記録では判断が難しいこともあるため、2〜3晩測定します。
入院して行う精密検査の場合、入院日の調整が難しかったり、検査の待ち期間が長くなったりすることもありますが、簡易PSGによる検査は、装置を
当クリニックから貸し出し、借りた日の夜から開始できます。
筋肉の動き、心電図、鼻に入る空気の流れ、呼吸の状態、酸素飽和度など多くの項目をモニタリングできる検査装置です。
簡易PSGとの違いは、総睡眠時間が測定できる点です。総睡眠時間中の無呼吸と低呼吸の合計数がわかるため、1時間あたりのAHIを正確に測ることが
できます。その他にも検査データから睡眠の質や無呼吸の種類、そのほか睡眠を妨げる症状などを確認します。
簡易PSG検査ではわかりません。簡易PSG検査では、患者さん自身が装着してから起床後に外すまでが記録されるため、実際の睡眠時間はわかり
ません。そのため、AHIが少なめに出る可能性があります。簡易PSG検査のみでSASと診断されることもありますが、SASを見逃さないために、さらに
詳しい検査を行うために入院し検査を行います。
精密検査が必要な場合は、提携先病院をご紹介させていただく場合がございます。
簡易型PSG検査のみでSASと診断されるケース
睡眠障害の原因になる他の病気や高血圧や2型糖尿病などの合併がなく、次の自覚症状などのうち2つ以上が当てはまる場合
当クリニックでの治療
※治療の対象は、中等度以上の睡眠時無呼吸症候群(SAS)の方で健康保険が適応されます。
※マウスピースによる治療、外科的治療は実施しておりません。
ひとりひとりの気道閉塞状態にあわせて、鼻から空気を送り込むことによって睡眠中の気道を確保します。手術とは違い、負担が少なく手軽に始められ
治療効果が早く表れます。重症のSAS患者さんのうち、CPAP治療を行った方は、治療を行わなかった方に比べて長生きできることが多くの研究で証明
されています。
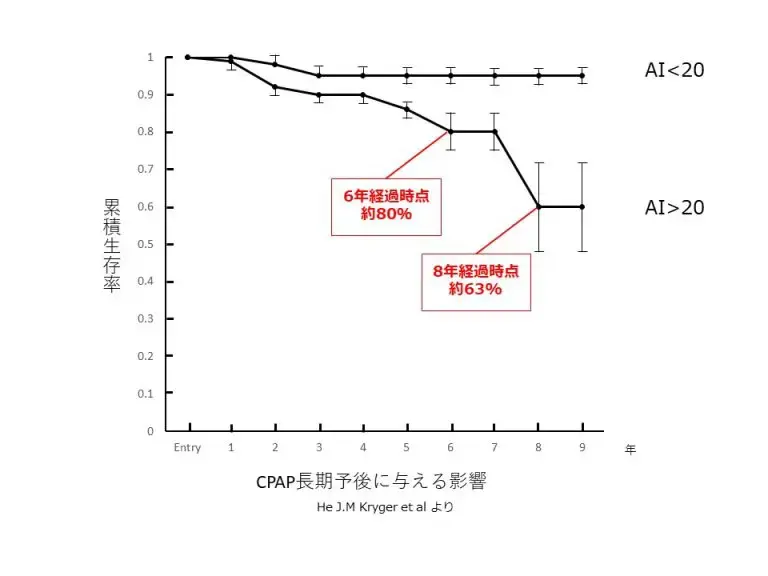
下図はCPAP治療を適切に行った患者様の累積生存率が示されている表です。中等症以上の睡眠時無呼吸症候群を8年間放置すると、死亡率が約37%(8年
で100人中37人が死亡するということ)にもなるという報告があります。(CHEST, 94, 9-14, 1998)
しかし適切な治療を続けることで、睡眠時無呼吸のない一般の人と同程度にまで生存率が高まることが報告されています。
これは無呼吸の状態を防ぐことにより、高血圧や不整脈、心不全や虚血性心疾患(狭心症・心筋梗塞など)といった合併症を予防することができるから
と考えられます。
- スクリーニング検査(簡易PSG)
携帯型の装置を就寝時に装着し、睡眠中の呼吸状態や心拍数、酸素飽和度(SpO2)などを調べます。呼吸運動や体動、心電図など測定できます。
簡易PSG検査は、自宅で検査ができる点が最大のメリットで、普段の睡眠に近い、リラックスした状態で検査ができます。患者さん自身で検査装置を
装着し、普段通りに就寝することで、睡眠中の呼吸状態などを記録します。1回の記録では判断が難しいこともあるため、2〜3晩測定します。
入院して行う精密検査の場合、入院日の調整が難しかったり、検査の待ち期間が長くなったりすることもありますが、簡易PSGによる検査は、装置を
当クリニックから貸し出し、借りた日の夜から開始できます。
- 精密検査(精密PSG)
筋肉の動き、心電図、鼻に入る空気の流れ、呼吸の状態、酸素飽和度など多くの項目をモニタリングできる検査装置です。
簡易PSGとの違いは、総睡眠時間が測定できる点です。総睡眠時間中の無呼吸と低呼吸の合計数がわかるため、1時間あたりのAHIを正確に測ることが
できます。その他にも検査データから睡眠の質や無呼吸の種類、そのほか睡眠を妨げる症状などを確認します。
- 精密検査との違い
簡易PSG検査ではわかりません。簡易PSG検査では、患者さん自身が装着してから起床後に外すまでが記録されるため、実際の睡眠時間はわかり
ません。そのため、AHIが少なめに出る可能性があります。簡易PSG検査のみでSASと診断されることもありますが、SASを見逃さないために、さらに
詳しい検査を行うために入院し検査を行います。
精密検査が必要な場合は、提携先病院をご紹介させていただく場合がございます。
簡易型PSG検査のみでSASと診断されるケース
睡眠障害の原因になる他の病気や高血圧や2型糖尿病などの合併がなく、次の自覚症状などのうち2つ以上が当てはまる場合
- 大きないびき
- 家族など本人以外の人が睡眠中の状態をみて無呼吸が確認された
- 夜間に息苦しさやあえぎがある
- 日中の過度の眠気
- 簡易型PSG検査でSASの可能性があり、さらに検査が必要だと判断された場合、入院して終夜睡眠ポリグラフ検査(PSG)を行います。睡眠の質や 呼吸状態、体の動きなどを詳しく調べ、SASかどうかを判断します。
当クリニックでの治療
- CPAP治療
- 生活習慣改善
※治療の対象は、中等度以上の睡眠時無呼吸症候群(SAS)の方で健康保険が適応されます。
※マウスピースによる治療、外科的治療は実施しておりません。
- CPAP(シーパップ:持続陽圧呼吸療法)
ひとりひとりの気道閉塞状態にあわせて、鼻から空気を送り込むことによって睡眠中の気道を確保します。手術とは違い、負担が少なく手軽に始められ
治療効果が早く表れます。重症のSAS患者さんのうち、CPAP治療を行った方は、治療を行わなかった方に比べて長生きできることが多くの研究で証明
されています。
下図はCPAP治療を適切に行った患者様の累積生存率が示されている表です。中等症以上の睡眠時無呼吸症候群を8年間放置すると、死亡率が約37%(8年
で100人中37人が死亡するということ)にもなるという報告があります。(CHEST, 94, 9-14, 1998)
しかし適切な治療を続けることで、睡眠時無呼吸のない一般の人と同程度にまで生存率が高まることが報告されています。
これは無呼吸の状態を防ぐことにより、高血圧や不整脈、心不全や虚血性心疾患(狭心症・心筋梗塞など)といった合併症を予防することができるから
と考えられます。
2. 生活習慣の改善
ご利用に関して、詳しくはお問い合わせください。
- 減量
- 飲酒の制限と睡眠薬の禁止
- 禁煙
ご利用に関して、詳しくはお問い合わせください。
予約・お問い合わせ先
スリークラウンメディカル
Three Crown Medical Office
東京都千代田区岩本町1丁目13ー5
SSスマートビル1階
営業時間(平日のみ) 9:00~17:30
診療時間(診療日のみ) 9:30~12:30 14:00~17:00(受付終了 12:30/16:30)
電話番号 03-5829-4200
FAX 03-5829-4201
スリークラウンメディカル
Three Crown Medical Office
東京都千代田区岩本町1丁目13ー5
SSスマートビル1階
営業時間(平日のみ) 9:00~17:30
診療時間(診療日のみ) 9:30~12:30 14:00~17:00(受付終了 12:30/16:30)
電話番号 03-5829-4200
FAX 03-5829-4201